腰部脊柱管狭窄症
腰部脊柱管狭窄症とは
腰部脊柱管狭窄症(ようぶせきちゅうかんきょうさくしょう)は、中高年に多い腰の神経の病気です。背骨の中には「脊柱管(せきちゅうかん)」という神経の通り道があり、その中を「馬尾神経(ばびしんけい)」という神経の束が通っています。加齢や生活習慣などの影響で、椎間板の変性、骨の変形(骨棘)、靭帯の肥厚が起こり、この脊柱管が狭くなると、神経が圧迫されて腰や足にさまざまな症状が現れます。これが「腰部脊柱管狭窄症」です。
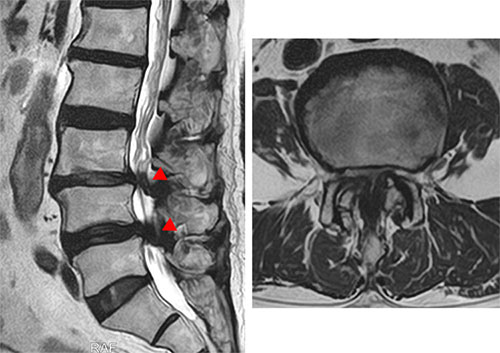
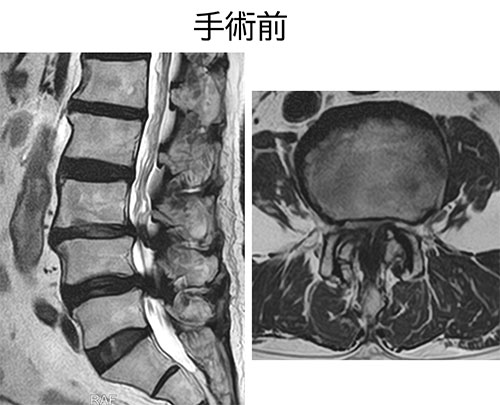
脊柱管の広さには生まれつきの個人差があり、もともと脊柱管が狭い方は脊柱管狭窄症を発症しやすく、また突然強い症状が出た場合には椎間板ヘルニアを併発している可能性もあります。
腰部脊柱管狭窄症の症状
腰部脊柱管狭窄症の代表的な症状は以下のようなものです。
- 殿部から足にかけての痛み・しびれ
- 歩行中に足がしびれて止まってしまう(間欠性跛行)
- 立っていると悪化し、座ると軽くなる
- 仰向けで寝ると足がしびれる
- 進行すると、排尿・排便の異常や陰部のしびれが出ることもある
特に「間欠性跛行」は腰部脊柱管狭窄症に特徴的な症状です。歩き始めは問題なくても、長時間歩いていると足がしびれたり力が入らなくなったりして途中で休まざるを得なくなります。逆に、歩き始めにしびれが強く、歩いているうちに軽くなるというタイプもあります。
また、腰部脊柱管狭窄症は坐骨神経痛の原因としてもよく知られています。殿部から太ももの後ろ側にかけての痛みは「坐骨神経痛」と呼ばれます。腰部脊柱管狭窄症は腰椎椎間板ヘルニアと並んで坐骨神経痛の原因となる代表的な病気です。
腰部脊柱管狭窄症が腰痛の原因となることもあります。腰痛の原因は様々で、腰痛があるからといって腰部脊柱管狭窄症とは限りません。逆に腰部脊柱管狭窄症で腰のあたりの症状がまったくないことあります。腰部脊柱管狭窄症に背骨の変形や椎間板の変性が合併して腰痛を生じることもあります。
検査と診断
診断にはMRI検査が最も有効です。レントゲンでは骨の変形は確認できますが、神経や脊柱管の状態まではわかりません。MRIでは神経の圧迫の程度や範囲を詳しく調べることができます。
MRIが撮影できない場合(例:ペースメーカーがある方)には、脊髄造影検査(ミエログラフィー)という方法で診断することもあります。
誰でも年齢を重ねると多かれ少なかれ骨や椎間板が変性するため、若い頃と比べると脊柱管は狭くなります。MRIで脊柱管が狭くなっていても何の症状も出ないことも稀ではありません。逆に、似たような症状を出す他の病気もあります。下肢閉塞性動脈硬化症(ASO)という病気では「間欠性跛行」を生じます。歩きにくいという症状の原因が頚椎や脳にあることもあります。症状と検査結果を照らし合わせ、本当に腰部脊柱管狭窄症が症状の原因か、脊柱管狭窄症であっても腰の中のどこの部位が症状の原因となっているかを見極めることが重要です。
腰部脊柱管狭窄症の治療
保存療法
脊柱管が自然に広くなることはありません。従って腰部脊柱管狭窄症の根本的な治療は手術を行って神経の圧迫を解消することです。しかし、症状が出てから短期間(1-2か月程度)であれば自然に症状が軽くなることがあります。また椎間板ヘルニアを併発している場合にはヘルニアが自然に縮小し神経の圧迫が軽減することがあります。
症状が出てからの期間が短い場合、症状が軽い場合には内服薬、ブロック注射など症状を和らげる治療を行います。リハビリテーションや整体で脊柱管が広くなることはありませんが、症状が和らぐこともあります。
手術
症状が強い場合や保存療法で改善が見られない場合には手術を検討します。特に以下のような症状がある場合には手術が推奨されます。
- 足の力が入らない
- 排尿や排便がうまくできない
- 歩行が困難で日常生活に支障がある
足の力が入らない、排尿や排便がうまくできないといった症状がある場合、治療が遅れると改善が難しくなります。また歩行が困難で日常生活に支障があると、筋肉の衰えや気分の落ち込みにもつながるため、早めの根本治療が勧められます。
手術には大きく分けて「除圧術」と「固定術」の2つがあります。
除圧術
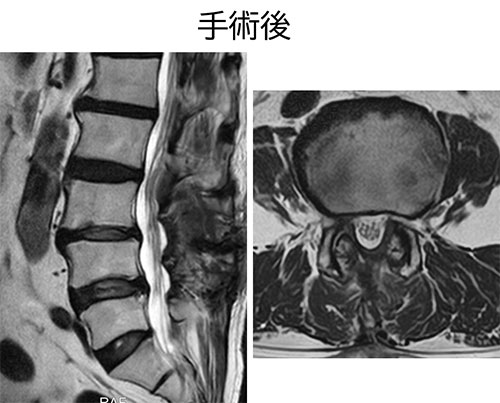
神経を圧迫している骨や黄色靭帯を取り除き、神経の圧迫を解消する手術です。背骨の中の主に「椎弓」という部分を一部取る方法のため「椎弓切除術」といいます。 内視鏡を使う手術、内視鏡下椎弓切除術(MEL)や全内視鏡下椎弓切除術(FEL)もあります。
除圧術の主なメリットは以下の点です。
- 傷が小さい
- 筋肉の損傷が少ない
- 腰の可動範囲が保たれる
- 入院期間が短い
固定術と比較して体の負担が少ない治療です(医療用語では「侵襲が少ない」「低侵襲」と言います)。
一方、以下のようなデメリットもあります。
- 神経の圧迫が十分に取れず症状が残ることがある
- 骨を削り過ぎると将来背骨が傾いたり不安定になったりすることがある
除圧術では神経の通り道を広げるために骨や黄色靭帯を一部取ります。大きく取れば取るほど神経の通り道は広がりますが、取り過ぎてしまうと将来背骨が傾いてしまったりします。逆に取る範囲が少な過ぎると症状が残ってしまいます。そのため、手術の前にどこで神経が押されているのか、どこをどれだけ取れば症状が取れるかどうかの判断が重要です。
純粋な腰部脊柱管狭窄症であれば、多くの場合は除圧術で十分に治療することができます。すべり症や椎間孔狭窄を伴っている場合など、除圧術だけで十分なこともあれば、固定術まで必要なこともあります。
当院で行っている除圧術の代表は内視鏡下椎弓切除術(MEL)です。通常の除圧術と比べてさらに傷や筋肉の損傷が少ない、より低侵襲な治療となります。所要時間は1か所につき1時間前後、入院期間は5-7日間です(手術の前日に入院、手術の3-5日後に退院)。
脊椎固定術
2つ以上の骨(椎体)をインプラントで固定する手術です。
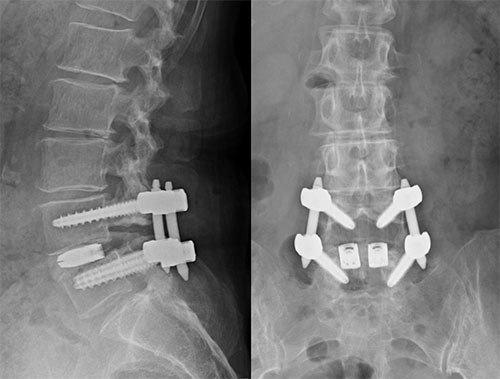
固定術を行うのは以下の場合などです。
- すべり症(特にずれが大きい場合、不安定な場合)
- 椎間孔狭窄症がある
- 背骨や椎間板の変形、変性などによる腰痛もある
- 以前に同じ場所の除圧術を受けたことがある
すべり症とは背骨がずれる病気です。ずれると神経の通路が狭くなり脊柱管狭窄症の症状が出ることがあります。特にずれが大きかったり、前に屈んだり体を後ろに反らしたりしたときに背骨が過剰に動く場合(「不安定」と言います)には、固定しないと症状が取れないことがあります。
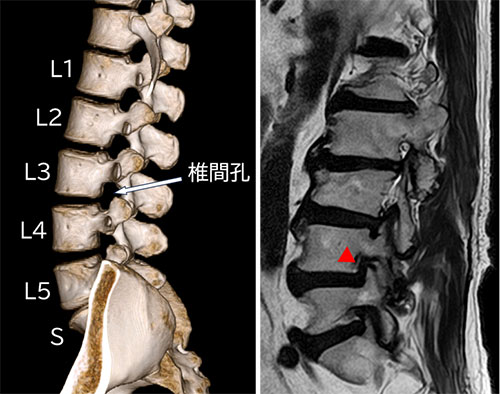
椎間孔とは背骨の横にある神経の通り道です。椎間板が減る、骨が変形するなどして椎間孔が狭くなると、足の痛みやしびれの症状がでます。椎間孔の狭窄症も伴っている場合には固定術が必要となることがあります。
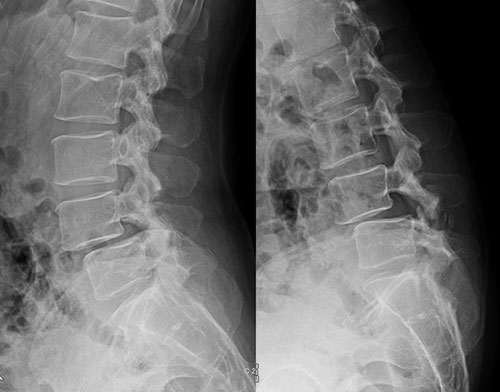
背骨の変形による腰痛や椎間板の変性による腰痛がある場合には、変形の矯正、椎間板の安定化などにより腰痛が軽減します。腰部脊柱管狭窄症に合併していることも多く、このような場合には固定術が必要となります。
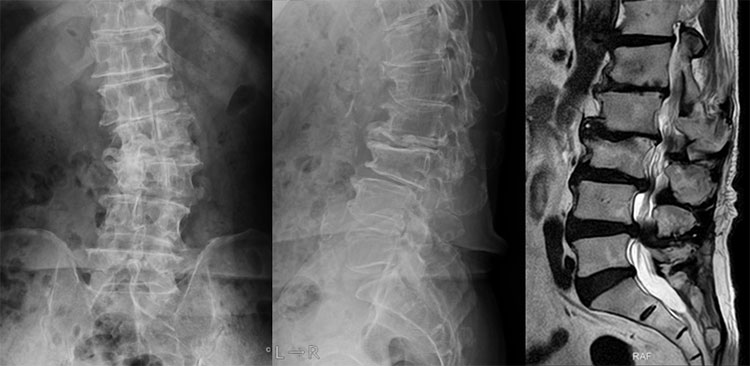
また以前に手術を受けたところが再び狭くなった場合(再狭窄)や、除圧術を行っても十分に症状が取れなかった場合にも固定術を検討します。
固定術のメリットは以下の点です。
- 骨を広く削ることができ確実に神経の圧迫を取ることができる
- 固定して安定化するだけでも症状の解消が期待できる
- すべり症、椎間孔狭窄症も治すことができる
- 変形の矯正ができる
除圧術より症状を確実に治すことができる治療と言えます。
一方で除圧術と比較して以下のようなデメリットもあります。
- 傷が大きい
- 筋肉の損傷が大きい
- 腰の可動域が狭くなる
- 入院期間が長い
- スクリューが入っている骨や隣の骨が折れることがある
- 手術したところの隣に脊柱管狭窄症などを生じることがある(隣接椎間障害)
下の2つは全ての方に起こるわけではありません。固定する範囲が広くなればなるほど可能性が高くなります。また一度固定してしまったところは再び動くようにすることはできないため、後で「固定しなければよかった」と思っても元に戻すことはできません。
固定術にも様々な方法があり、当院では各種の固定術を行っております。症状や検査に結果に応じて手術方法を選択します。
当院における腰部脊柱管狭窄症の治療
当院では外来で患者さん一人ひとりの症状や生活背景を丁寧にお聞きし、保存治療から手術までどの治療が最適かを検討し、患者さんと相談の上で治療方針を決めております。
腰部脊柱管狭窄症は、早期の診断と適切な治療によって症状の改善が見込める病気です。腰や足の痛みやしびれ、坐骨神経痛、間欠性跛行などがある方は、ぜひ一度ご相談ください。
文責:横須賀 純一 医師
脳神経外科長/日本脳神経外科専門医・日本脊髄外科学会指導医・脊髄内視鏡下手術技術認定医
プロフィールを見る
監修:森 俊一 医師
博豊会理事長/日本整形外科専門医・日本脊髄脊椎病学会指導医
プロフィールを見る